La fécondation in vitro
- Fiche de cours
- Quiz et exercices
- Vidéos et podcasts
Quelles techniques l'assistance médicale propose-t-elle pour pallier la stérilité d'un couple ? Dans quels cas et à quelles conditions un couple stérile les utilise-t-il pour la transmission de la vie ?

La fécondation in vitro, lancée par l'anglais R.G. Edwards, a été pratiquée pour traiter les stérilités résultant de l'obstruction définitive des trompes. Le premier bébé-éprouvette du monde est l'anglaise Louise Brown en 1978, celui de la France est Amandine en 1982.
Mécanisme
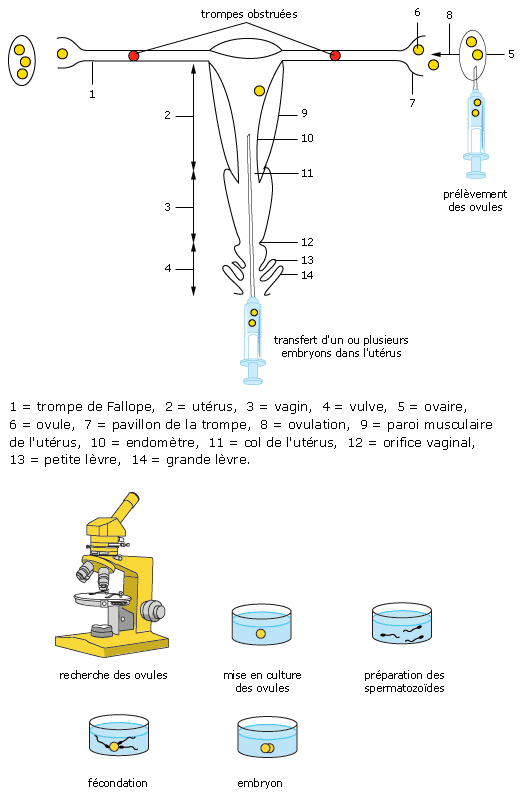
La méthode consiste à prélever un ou
plusieurs ovules, au moment de l'ovulation, dans l'ovaire,
à réaliser par la suite la fécondation
dans une éprouvette et à replacer la cellule-oeuf
dans l'utérus où il poursuit son
développement et son évolution.
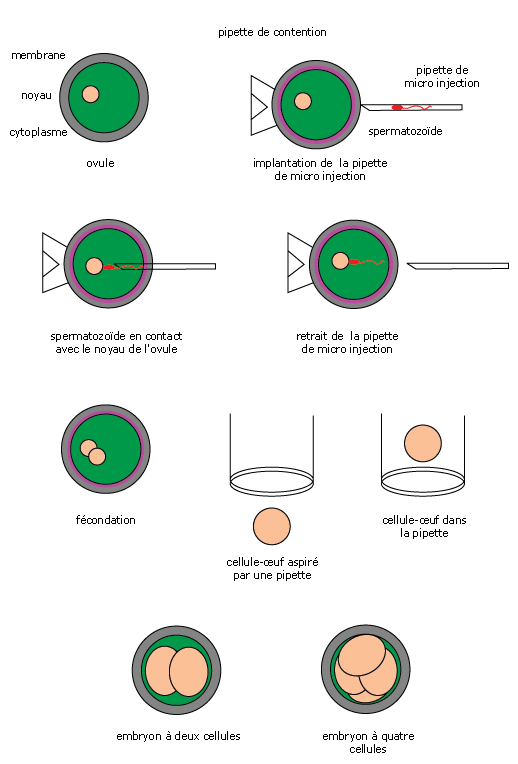
L'ovule à injecter est placé dans une goutte de milieu recouverte d'huile et est maintenu en place avec une pipette de contention.
Il devient un embryon qui se divise et reste dans ce milieu de culture jusqu'au troisième jour avant d'être transféré dans la cavité de l'utérus pour la nidation.
Certains couples rencontrent des difficultés à
procréer à cause de la stérilité
aux raisons multiples et plurielles. Ils demandent l'aide de
l'assistance médicale pour pallier certaines
stérilités. Pour l'obstruction des trompes,
l'assistance médicale réalise une FIVETE.
Quand la stérilité provient d'une insuffisance ou
d'une anomalie de spermatozoïdes, elle recourt à
l'insémination artificielle. Dans certains cas, elle
pratique une FIVETE doublée d'une ICSI. Seul un
spermatozoïde est injecté dans l'ovule
préalablement recueilli. L'embryon obtenu est
implanté dans l'utérus où il poursuit ses
divisions et son évolution.

Des quiz et exercices pour mieux assimiler sa leçon
La plateforme de soutien scolaire en ligne myMaxicours propose des quiz et exercices en accompagnement de chaque fiche de cours. Les exercices permettent de vérifier si la leçon est bien comprise ou s’il reste encore des notions à revoir.

Des exercices variés pour ne pas s’ennuyer
Les exercices se déclinent sous toutes leurs formes sur myMaxicours ! Selon la matière et la classe étudiées, retrouvez des dictées, des mots à relier ou encore des phrases à compléter, mais aussi des textes à trous et bien d’autres formats !
Dans les classes de primaire, l’accent est mis sur des exercices illustrés très ludiques pour motiver les plus jeunes.

Des quiz pour une évaluation en direct
Les quiz et exercices permettent d’avoir un retour immédiat sur la bonne compréhension du cours. Une fois toutes les réponses communiquées, le résultat s’affiche à l’écran et permet à l’élève de se situer immédiatement.
myMaxicours offre des solutions efficaces de révision grâce aux fiches de cours et aux exercices associés. L’élève se rassure pour le prochain examen en testant ses connaissances au préalable.

Des vidéos et des podcasts pour apprendre différemment
Certains élèves ont une mémoire visuelle quand d’autres ont plutôt une mémoire auditive. myMaxicours s’adapte à tous les enfants et adolescents pour leur proposer un apprentissage serein et efficace.
Découvrez de nombreuses vidéos et podcasts en complément des fiches de cours et des exercices pour une année scolaire au top !

Des podcasts pour les révisions
La plateforme de soutien scolaire en ligne myMaxicours propose des podcasts de révision pour toutes les classes à examen : troisième, première et terminale.
Les ados peuvent écouter les différents cours afin de mieux les mémoriser en préparation de leurs examens. Des fiches de cours de différentes matières sont disponibles en podcasts ainsi qu’une préparation au grand oral avec de nombreux conseils pratiques.
Des vidéos de cours pour comprendre en image
Des vidéos de cours illustrent les notions principales à retenir et complètent les fiches de cours. De quoi réviser sa prochaine évaluation ou son prochain examen en toute confiance !







